生活中,很多人只是盯着血压、血糖、血脂……很少关注自己的骨骼健康。一个被严重低估的真相是:骨质疏松,已被世界卫生组织列为中老年人“第三大健康杀手”,紧跟在高血压和高血脂之后。
近日,国家卫健委发布《成人骨质疏松症食养指南(2026年版)》(以下简称《指南》),给大众提供了一套具体的饮食方案。
30—35岁
骨量开始“悄悄流失”
人体的骨量就像一座“储蓄所”,大概30岁前后达到高峰,之后便开始“取”多于“存”,缓慢流失。一旦跌入“低骨量”区间,骨质疏松和骨折的风险就直线飙升。这个情况有多普遍?《中国首个骨质疏松症流行病学调查结果》显示,我国50岁以上人群中,近一半(46.4%)骨量减少,近两成(19.2%)已患上骨质疏松症。
甚至很多二三十岁的年轻人,体检报告上也开始出现 “骨量减少” 这四个字,这无异于给未来的骨骼健康埋下一颗“定时炸弹”。
专家提醒,如果你的身体发出以下信号,可能提示骨量正在流失:
1.莫名腰背痛:久坐后加重,休息难缓解,可能是椎体微骨折的信号。
2.身高“缩水”:多因椎体压缩性骨折,如身高突然“缩水”需警惕。
3.指甲脆、牙齿松:钙和胶原蛋白流失会导致指甲易断、牙槽骨萎缩。指甲脆可能是骨质疏松的提示信号,但指甲脆≠骨质疏松。
4.夜间腿抽筋:钙缺乏使肌肉兴奋性异常,频繁抽筋可能是骨量不足的表现。
5.轻微外力骨折:咳嗽、弯腰就骨折,提示骨质疏松已进入严重阶段。
护骨怎么吃
国家给出了参考答案
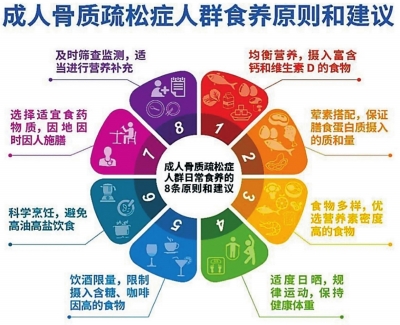
《指南》给出了8条食养原则和建议。为什么要把“食养”提到如此重要的位置?
浙江省人民医院骨科-脊柱外科副主任葛云林指出,这涉及不同人群的分层管理:“对于已经确诊的骨质疏松患者,药物治疗是主力,食养是重要辅助;但对于骨量减少的亚健康人群,以及广大健康人群的早期预防,食养则占据主要地位。”
解放军总医院第八医学中心营养科主任左小霞从营养学角度强调,骨骼不是只靠钙撑起来的。
钙是原料,维生素D是“搬运工”,维生素K2负责把钙“引”到骨骼上,蛋白质、镁、锌、维生素C等同样不可或缺。食养是基础,地基打不好,补什么都事倍功半。
钙的主要食物来源为奶及其制品、豆类及其制品、叶菜、花菜和豆荚等蔬菜、贝壳类和鱼类、坚果、种子类以及柑橘类水果等。
少数食物如高脂肪海鱼(如三文鱼、金枪鱼、带鱼、鳕鱼等)、动物肝脏、蛋黄、蘑菇等可作为维生素D的天然膳食来源;维生素D强化牛奶等营养强化食品是补充该营养素的重要膳食选择。
建议每日摄入奶300毫升及以上或相当量的奶制品。除乳蛋白外,其他动物性食物也是优质蛋白的重要补充,建议每天摄入总量达120~150克,优先选择鱼虾类、蛋类、瘦畜禽肉类。建议经常食用豆制品,适量摄入坚果。
总有一款适合你
国家版四季“壮骨食谱”
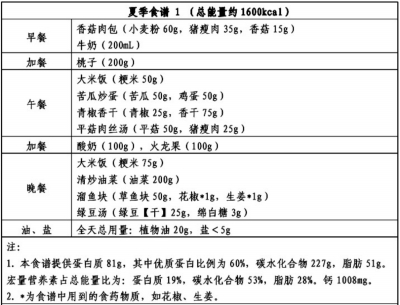
说了这么多原则,不知道具体怎么吃?《指南》为东北、西北、华北、华东、华中、西南、华南七大地区的居民,提供了四季强骨食谱。每个地区、每个季节均设置1600千卡、1900千卡、2100千卡三个能量等级,并详细标注了钙含量、蛋白质供能比等营养数据。
例如,华北地区在春季食谱中推荐了香椿炒鸡蛋、鲈鱼烧豆腐、麻酱花卷等菜品;西北地区则结合当地饮食习惯,设计了肉丸胡辣汤、搅团、土豆炖牛肉等。
我国华中地区(如湖北、湖南等地)地处长江中下游,是著名的鱼米之乡。主食以大米为主,平原地区淡水鱼虾资源丰富,丘陵和山区猪肉、牛、羊肉等畜肉是最主要的动物性食物来源,蔬菜水果种类多样。此地区居民擅长烹制淡水鱼虾,也擅长腌、腊等食品加工,菜肴烹制以蒸、煨、炸、烧、炒为主,讲究鲜、嫩、柔、滑、爽。口味较重,油盐摄入较高。本系列食谱遵循骨质疏松症人群食养原则,合理搭配华中地区特色食材,在尊重本地区传统饮食文化、保留特色饮食的同时,尽可能地提高钙、蛋白质和维生素 D的摄入量,降低草酸的摄入以及油盐的使用量。
强健的骨骼,才是我们说走就走的底气,是我们年老时最大的体面。从今天起,请像关心银行卡余额一样,关心你的骨量。护骨,不只是“补钙”二字。跟着国家的这份新指南吃起来,改掉那一点点坏习惯,就是在为未来的自己积攒一份千金不换的“骨气”。
据《健康时报》报道


 上一版
上一版




 朗读
朗读 放大
放大 缩小
缩小 全文复制
全文复制 上一篇
上一篇


